
dla pacjentów i lekarzy
Rak pęcherzyka żółciowego
Spis treści:
1 Epidemiologia raka pęcherzyka żółciowego
2 Etiologia - przyczyny powstawania, czynniki ryzyka
3 Objawy raka pęcherzyka żółciowego
4 Histopatologia
5 Diagnostyka raka pęcherzyka żółciowego
6 Klasyfikacja i ocena stopnia zaawansowania raka pęcherzyka żółciowego
6.1 Klasyfikacja TNM raka pęcherzyka żółciowego
6.2 Stopień zaawansowania (ang. staging) raka pęcherzyka żółciowego
7 Leczenie raka pęcherzyka żółciowego
8 Rokowania
1. Epidemiologia raka pęcherzyka żółciowego
Zachorowalność na raka pęcherzyka żółciowego (rpż) na świecie jest bardzo zróżnicowana w zależności od regionu geograficznego. Uważa się, że im mniejszy rozwój cywilizacyjny regionu, tym większa jest zachorowalność na ten nowotwór.
Największa zachorowalność występuje w Pakistanie, Chile, Boliwii. Zachorowalność w tych regionach jest około 25 razy większa aniżeli w krajach, gdzie zachorowalność na raka pęcherzyka żółciowego jest najniższa (Hiszpania, USA). W USA obserwuje się rocznie około 2.800 zgonów z powodu tego nowotworu.
W Polsce w roku 2017 zachorowalność na ten nowotwór wynosiła 179 nowych przypadków u mężczyzn i 629 u kobiet. Liczba zgonów zanotowana w tym roku z powodu raka pęcherzyka żółciowego wynosiła 222 u mężczyzn i 706 u kobiet.
Obserwuje się niewielki, ale stały wzrost ilości zgonów na ten typ nowotworu u kobiet. Zachorowalność na raka pęcherzyka żółciowego jest największa w 6 i 7 dekadzie życia u obu płci.
2. Etiologia - przyczyny powstawania, czynniki ryzyka
Rak pęcherzyka żółciowego współistnieje u 70% - 90% chorych z kamicą pęcherzyka żółciowego i/lub pozostałych dróg żółciowych. Uważa się, że przewlekłe zapalenie pęcherzyka żółciowego spowodowane kamica prowadzi do powstania raka tego narządu. Pęcherzyk porcelanowy (stan zejściowy procesu zapalnego ściany pęcherzyka ) współistnieje z rakiem pęcherzyka w 10% - 25% przypadków.
Aczkolwiek kamica pęcherzyka żółciowego może prowadzić do jego przewlekłego zapalenia i do powstania raka, sama zachorowalność na raka pęcherzyka żółciowego u wszystkich osób z kamicą tego narządu nie przekracza 3%.
Otyłość, opisywana jako jedna z przyczyn raka pęcherzyka, jest uznawana jako czynnik epidemiologiczny w odniesieniu do zaburzeń przemiany lipidowej i powstawania na tej drodze kamicy dróg żółciowych.
Obserwowano częstsze ( do 6 razy) występowanie rpż u chorych, u których stwierdzono obecność Helicobacter pylori i Helicobacter bilis (obecność bakterii Helicobacter w żółci).
Do rzadszych przyczyn powstawania rpż należą choroby zapalne jelita grubego oraz polipy pęcherzyka żółciowego.
3. Objawy kliniczne raka pęcherzyka żółciowego
Objawy kliniczne we wczesnych postaciach rpż najczęściej są związane z kamicą pęcherzykową: bolesność typu kolkowego w prawym podżebrzu, bolesność uciskowa okolicy wątroby, bóle promieniujące do pleców.
Zatkanie przewodu pęcherzykowego masą nowotworu może spowodować objawy wodniaka pęcherzyka żółciowego lub prowadzić do zmian zapalnych. Jeśli pojawia się żółtaczka, jest ona spowodowana naciekaniem zewnątrzwątrobowych dróg żółciowych i wnęki wątroby i świadczy o braku możliwości chirurgicznego leczenia. Ma charakter stały, nie ustępujący po lekach rozkurczowych.
Postępujące wyniszczenie nowotworowe świadczy o postępie zmian nowotworowych i jest wskazaniem do leczenia jedynie paliatywnego.
Powiększenie się obwodu brzucha i wyczuwalny w badaniu palpacyjnym (ręcznym) płyn (objaw chełbotanie), świadczy o rozprzestrzenieniu się raka na otrzewną i narządy jamy brzusznej.
Czasami, w zaawansowanych przypadkach, można wyczuć twardy guz w rucie pęcherzyka żółciowego, ruchomy oddechowo w linii osiowej (ruchy góra-dół).
4. Histopatologia
Ponad 90% nowotworów złośliwych pęcherzyka żółciowego stanowią raki gruczołowe (adenocarcinoma). Do pozostałych nowotworów należą raki płaskonabłonkowe (około 2%), rakowiaki, mięsaki, czerniaki i inne.
U około 60% chorych, u których wykryto rpż występuje naciekanie miąższu wątroby. Do innych, częstych (30% - 40%) powikłań wykrytych rpż należy obecność przerzutów do regionalnych węzłów chłonnych, naciekanie żyły wrotnej, rozsiew nowotworu do otrzewnej, naciekanie pozapęcherzykowych, zewnątrzwątrobowych dróg żółciowych oraz narządów sąsiednich (żołądek, jelito grube).
Pęcherzyk żółciowy może być miejscem przerzutów innych nowotworów złośliwych (czerniak).
5. Diagnostyka kliniczna
Podstawowym badaniem w diagnostyce chorób pęcherzyka żółciowego, w tym i chorób rozrostowych jak rak tego narządu, jest badanie ultrasonograficzne (USG). Badanie to wykonywane jest zarówno w profilaktyce (ocena pęcherzyka żółciowego) jak i diagnostyce (objawy kliniczne sugerujące kamicę lub zapalenie pęcherzyka żółciowego).
Badanie USG może, poza obecnością złogów w pęcherzyku (kamica pęcherzyka żółciowego) wykazać obecność pogrubienie ściany pęcherzyka lub zmiany rozrostowe w jego świetle (polipy). Jeśli nowotwór nacieka drogi żółciowe powodując ich niedrożność, może dojść do poszerzenia wewnątrzwątrobowych dróg żółciowych, co jest widoczne w obrazie USG.
Jeśli rak pęcherzyka żółciowego nie nacieka i nie zwęża dróg żółciowych zewnątrzwątrobowych, nie nacieka torebki wątroby lub sąsiednich narządów, wówczas nie daje on wczesnych charakterystycznych objawów.
Zwężenie przewodu pęcherzykowego przez naciek nowotworowy lub współistnienie kamicy pęcherzykowej prowadzi do powiększenia pęcherzyka, rozciągnięcia otrzewnej pokrywającej ten narząd i powstania objawów bólowych. Objaw ten, szczególnie jeśli współistnieje z podwyższoną temperaturą, może być przyczyną wykonania zabiegu wycięcie pęcherzyka żółciowego (cholecystectomia). Badanie wyciętego preparaty może wykazać obecność raka, co stanowi kilka procent wszystkich wykrywanych raków pęcherzyka żółciowego.
W przypadku podejrzenia guza pęcherzyka wskazane jest wykonanie dodatkowych badań obrazowych, takich jak tomografia komputerowa lub rezonans magnetyczny.
Jeśli istnieje podejrzenie naciekania dróg żółciowych lub dla uściślenia diagnostyki przedoperacyjnej, wskazane jest wykonanie badania wstecznej cholangiopankreatografii (ERCP) lub cholangopankreatografii metodą rezonansu magnetycznego (MRCP).
Badania krwi nie są specyficzne dla raka pęcherzyka żółciowego. W przypadku raka (zazwyczaj postaci zaawansowanej) można obserwować podwyższony poziom markerów nowotworowych CA 19-9 i/lub CEA. Naciekanie dróg żółciowych, zastój żółci w drogach żółciowych prowadzi do uszkodzenia komórek wątroby. W badaniu krwi obserwuje się wówczas wzrost enzymów wątrobowych, takich jak AspAT, AlAT, GGTP oraz bilirubiny.
6. Klasyfikacja i ocena stopnia zaawansowania raka pęcherzyka żółciowego
6.1 Klasyfikacja TNM raka pęcherzyka żółciowego (8. edycja UICC)
| T (tumor) - guz pierwotny nowotworu | |
|---|---|
| Tx | nie można ocenić guza pierwotnego |
| T0 | nie stwierdza się guza pierwotnego |
| Tis | rak in-situ |
| T1 | guz nacieka blaszkę właściwą błony śluzowej lub warstwę mięśniową |
| T1a | guz nacieka blaszkę właściwą błony śluzowej |
| T1b | guz nacieka warstwę mięśniową |
| T2 | guz nacieka tkanki przylegające do warstwy mięśniowej; brak naciekania poza błonę surowiczą lub do miąższu wątroby |
| T2a | guz nacieka tkanki przylegające do warstwy mięśniowej; brak naciekania poza błonę surowiczą |
| T2b | guz nacieka tkanki przylegające do warstwy mięśniowe od strony wątroby przy braku naciekania miąższu wątroby |
| T3 | guz powoduje perforację surowicówki (otrzewnej trzewnej) i/lub bezpośrednio nacieka wątrobę i/lub inny sąsiadujący narząd lub strukturę (żołądek, dwunastnica, okrężnica, trzustka, sieć lub drogi żółciowe zewnątrzwątrobowe) |
| T4 | guz nacieka główny pień żyły wrotnej lub tętnicę wątrobową albo 2 lub więcej narządy bądź struktury pozawątrobowe |
| N (lymph nodes) - stan regionalnych węzłów chłonnych | |
|---|---|
| Nx | nie można ocenić okolicznych węzłów chłonnych |
| N0 | brak przerzutów do regionalnych węzłów chłonnych |
| N1 | przerzuty w 1 do 3 regionalnych węzłach chłonnych |
| N2 | przerzuty w 4 lub więcej regionalnych węzłach chłonnych |
| M (metastases) - przerzuty odległe | |
|---|---|
| M0 | nie stwierdza się obecności przerzutów odległych |
| M1 | stwierdza się przerzuty odległe |
6.2 Stopień zaawansowania (ang. staging) raka pęcherzyka żółciowego (8. edycja UICC)
| Stopień zaawansowania raka pęcherzyka żółciowego na podstawie klasyfikacji TNM | |
|---|---|
| Stopień 0 | Tis N0 M0 |
| Stopień IA | T1a N0 M0 |
| Stopień IB | T1b N0 M0 |
| Stopień IIA | T2a N0 M0 |
| Stopień IIB | T2b N0 M0 |
| Stopień IIIA | T3 N0 M0 |
| Stopień IIIB | T1,T2,T3 N1 M0 |
| Stopień IVA | T4 N0,N1 M0 |
| Stopień IVB | każdy T N2 M0 |
| każdy T każdy N M1 | |
| Kierunek | Umiejscownienie | Stopień zaawasowania |
|---|---|---|
| S | Prawy płat wątroby | T3 |
| I | Dwunastnica | T3 |
| M | Drogi żółciowe Wnęka wątroby Żyła wrotna | T3 T4 T4 |
| L | Prawy płat wątroby | T3 |
| A | Poprzecznica Zgięcie wątrobowe | T3 T3 |
| P | Żyła wrotna Żyła główna dolna Tętnica wątrobowa Trzustka | T4 T4 T4 T3 |
S - Superior (ku górze), I - Inferior (ku dołowi), M - Medial (przyśrodkowo), L - Lateral (bocznie), A - Anterior (do przodu), P - Posterior (ku tyłowi)
7. Leczenie raka pęcherzyka żółciowego
Postępowaniem z wyboru jest zabieg operacyjny, polegający na wycięciu pęcherzyka żółciowego. Zabieg ten jest wystarczający w stopniu zaawansowania Tis i T1.
W przypadku większego zaawansowania konieczne może być wycięcie części miąższu wątroby (wycięcie segmentu IV i V) oraz limfadenektomia (wycięcie węzłów chłonnych) w zakresie więzadła wątrobowo-dwunastniczego i tętnicy wątrobowej.
W przypadku naciekania dróg żółciowych zewnątrzwątrobowych, dwunastnicy, głowy trzustki konieczne może być wykonanie bardziej rozległego zabiegu operacyjnego, włacznie z hemihepatektomią (wycięcie płata wątroby) lub resekcją dwunastnicy i głowy trzustki. Zabiegi te wykonywane są jednak rzadko, ze względu na znaczne zaawansowanie miejscowe (przerzuty do węzłów chłonnych, przerzuty do otrzewnej).
W przypadku rozpoznania raka pęcherzyka żółciowego w badaniu histopatologicznym po jego usunięciu z innego powodu, jeśli stopień zaawansowania jest wyższy niż T1, wskazane jest wycięcie fragmentu miąższu wątroby grubości 2-3 cm w obszarze loży po usuniętym pęcherzyku oraz wycięcie regionalnych węzłów chłonnych (więzadła wątrobowo-dwunastniczego).
W przypadku obecności żółtaczki spowodowanej naciekaniem dróg żółciowych zaleca się wykonanie drenażu (drenaż przezwątrobowy, stenty zakładane endoskopowo do dróg żółciowych).
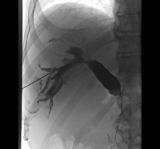
Fot. Przezskórny drenaż dróg żółciowych wykonany pod kontrolą USG - kontrola radiologiczna założonego drenu
8. Rokowania
W przypadku raka pęcherzyka żółciowego wykrytego przypadkowo po wykonaniu cholecystektomii (wycięcia pęcherzyka) z powodu kamicy tego narządu, we wczesnych postaciach nowotworu (stopień I) 5-letnie przeżycie może wynosić nawet 90%. 5-letnie przeżycie w II stopniu zaawansowania wynosi około 50%, zaś w III stopniu – 5%.
Jeśli nowotwór jest zdiagnozowany w sytuacji, gdy występują objawy kliniczne świadczące o jego znacznym zaawansowaniu (żółtaczka, ciągły silny ból, wyczuwalny guz poprzez powłoki jamy brzusznej) rokowanie jest niekorzystne.
Opracowanie:
dr hab. n. med. Tomasz Jastrzębski, prof. ndzw. GUMed
Klinika Chirurgii Onkologicznej
Uniwersyteckie Centrum Kliniczne w Gdańsku